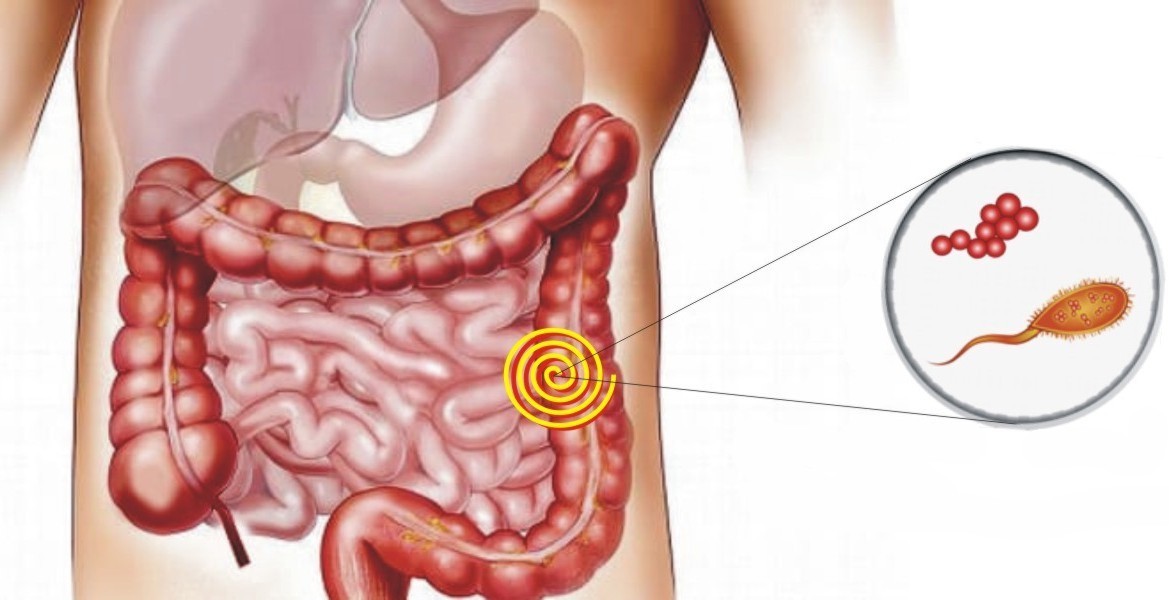
Disbiosi intestinale e intestino permeabile
Così come leggiamo su un articolo pubblicato dall’Almanacco della Scienza, l’intestino viene ritenuto il “secondo cervello” (definizione di Michal D. Gershon, scienziato della Columbia University).
L’intestino contiene milioni di cellule e fibre neuronali (da qui deriva la definizione di secondo cervello). Questa complessa rete di cellule promuove la contrazione intestinale e secerne enzimi digestivi, inoltre è in grado di integrare ed elaborare stimoli esterni e interni ricevuti dal corpo, interagendo con il sistema nervoso centrale. In pratica, il cervello e l’intestino si influenzano a vicenda: il nostro stato di benessere psico-fisico dipende da questa interazione.
Ad esempio, stati di stress mentale e pensieri negativi vanno ad attivare i circuiti dell’ansia e della paura e provocano:
- aumento di motilità intestinale
- rilascio di citochine
- aumento della sensibilità e/o infiammazione della mucosa intestinale
La digestione e l’assorbimento dei principi nutritivi degli alimenti ha luogo nell’intestino, per mezzo della interazione con i microrganismi viventi che compongono il microbiota umano. Il microbiota è costituito da batteri, virus e funghi: popola la nostra pelle, l’apparato respiratorio e l’apparato urogenitale, ma è presente soprattutto lungo il tubo digerente e in particolare nell’intestino.
Le funzioni di questi microrganismi sono molteplici:
- barriera protettiva che impedisce l’ingresso di tossine nell’intestino
- produzione acidi grassi a catena corta che sono il “combustibile” per le cellule intestinali
- assorbimento di minerali
- stimolazione del metabolismo dei grassi
- aiuto nella regolazione dei livelli di colesterolo nel sangue
- stimolazione di enzimi epatici e muscolari
- sintesi della vitamina K, importante per la regolazione della coagulazione del sangue, e delle vitamine del gruppo B
- favorire l’aumento della biodisponibilità di alcuni principi nutritivi
- regolare attività del sistema immunitario
- sostenere l’attività antiinfiammatoria
- agire nella prevenzione di alcuni tipi di tumori e nella metabolizzazione di alcuni composti tossici (come i metalli pesanti)
Appare evidente che è proprio l’intestino la parte de nostro corpo più esposta a batteri e sostanza nocive: basta considerare che la superficie dell’intestino a contatto con i batteri supera quella di ben due campi da tennis (circa quattrocento metri quadrati). La popolazione microbiotica dell’intestino è composta principalmente dai cosiddetti batteri eubiotici, i quali svolgono funzioni di vitale importanza.
Però, il numero di questi microrganismi, può aumentare in maniera esagerata e quando questo accade, l’equilibrio della flora batterica viene meno: ed ecco, appunto, la DISBIOSI.
Le cause della disbiosi
Errata alimentazione, stile di vita poco salutare, nonché assenza o comunque carenza di micronutrienti, sono le principali cause della disbiosi, ovvero uno squilibrio della flora batterica intestinale.
La flora batterica intestinale si divide in due grosse famiglie:
- SACCAROLITICA, composta da: streptococchi, lactobacilli aerobi e bifidobatteri anaerobi che utilizzano soprattutto il glucosio con produzione di acido lattico
- PROTEOLITICA, composta da: escherichia coli, klebisella, proteus, clostridi e batteroidi (anaerobi) che utilizzano prevalentemente aminoacidi con produzione di acido acetico, acidi grassi a catena corta, etanolo e CO2
Un’alterazione dei rapporti tra queste famiglie di batteri viene appunto detta disbiosi. La principale causa di alterazione della flora batterica è il cibo che consumiamo, poiché, proprio il cibo, è il supporto energetico della flora batterica.
Esatto, hai capito bene: quando mangiamo, non siamo mai soli, i batteri intestinali si nutrono di ciò che mangiamo!
I batteri saccarolitici si nutrono di amidi e degli scarti della digestione di frutta e verdura. Questi batteri crescono a dismisura con una alimentazione a base di zuccheri e amidi, nonché carente di fibre solubili(FOS). L’eccessiva presenza di batteri saccarolitici è causa di cattiva digestione delle proteine che finiscono per raggiungere il colon senza essere state digerite completamente. Queste proteine mal digerite divengono cibo per i batteri proteolitici (Escherichia coli, Enterococchi).
In funzione del tipo di microrganismo che prende il sopravvento rispetto agli altri, abbiamo diversi tipi di disbiosi:
- Disbiosi intestinale fermentativa, caratterizzata da un eccesso di flora batterica di tipo saccarolitico. I sintomi: gonfiori addominali, flatulenza, diarrea che si alterna a stitichezza
- Disbiosi intestinale putrefattiva, caratterizzata da un eccesso di flora batterica di tipo proteolitico. I sintomi: forte odore delle feci
- Disbiosi intestinale da funghi, caratterizzata da un eccesso di saccaromiceti (come la Candida). I sintomi: diarrea, astenia, prurito anale
In qualsiasi caso, la condizione di disbiosi provoca infiammazione dell’epitelio intestinale. Tale infiammazione scaturisce dall’azione del nostro sistema immunitario, il quale, nel tentativo di proteggere l’epitelio, ne causa l’infiammazione.
Principali cause della disbiosi
- i carboidrati complessi, derivati dei cereali (pasta, pane, pizza ecc.) e gli alimenti ricchi di amido (riso, patate, legumi)
- gli antibiotici (distruggono la flora batterica buona)
- lo stress, abbassa le difese immunitarie (anche nell’intestino)
- l’abuso di alcool, facilita la fermentazione
- i prodotti chimici negli alimenti (ad esempio i nitrati)
Purtroppo la disbiosi è l’anticamera di una serie di malattie che coinvolgono l’intestino e poi si possono estendere ad altre parti del corpo.
Sibo: Small Intestinal Bacterial Overgrowth
La Sibo (acronimo inglese che sta per small intestinal bacterial overgrowth) è la sindrome da iperproliferazione batterica.
Nell’intestino vengono individuate delle aree dette:
- intestino tenue
- intestino crasso (colon e retto)
L’intestino tenue ha inizio con il duodeno (che viene subito dopo lo stomaco), diventa poi digiuno ed infine ileo. L’intestino tenue è collegato con l’intestino crasso, per mezzo di una valvola, detta ileocecale.
Normalmente la flora batterica presente nel duodeno è di quantità modesta, ma aumenta mano mano che ci si avvicina alla valvola ileocecale. Con la disbiosi intestinale abbiamo un aumento della flora saccarolitica e inizia un’invasione della flora proteolitica (che dovrebbe essere presente solo nel colon).
La Sibo è diagnosticata quando vi è una presenza eccessiva e cronica di flora batterica nell’intestino tenue. Si tratta di colonie batteriche (batteri del colon) che agiscono negativamente sulle funzioni dell’intestino.
Cosa causa la Sibo
Quando i batteri proteolitici agiscono sulle proteine, ne causano la putrefazione e si formano le cosiddette ammine biogene. Il risultato è che l’intestino non riesce a scomporre le proteine e quindi non riesce neppure ad assimilarle correttamente. Il guaio è che più si mangia e più si stimola un costante incremento sia della flora saccarolitica che della flora proteolitica.
Le ammine biogene
Abbiamo detto che la putrefazione delle proteine causa la produzione di sostanze dette ammine biogene: sono le stesse sostanze che generano cattivo odore del pesce che resta fuori dal frigorifero.
Secondo il tipo di amminoacidi che vanno in putrefazione, abbiamo diversi tipi di ammine biogene:
- la putrescina
- la cadaverina
- la spermidina
- l’istamina
L’incremento della produzione di ammine va ad attivare la risposta del sistema immunitario Th2, innescando lo stato infiammatorio dell’intestino. Proprio questo processo è la causa delle intolleranze alimentari, in quanto, il sistema immunitario diventa molto aggressivo ogni volta che determinate sostanze appaiono nell’intestino. L’eccesso di flora batterica e la conseguente formazione di ammine scatena reazioni violente del nostro sistema immunitario.
Le cause dell’infiammazione
- putrefazione delle proteine
- materiali di scarto da parte dei batteri e funghi,
- scontro continuo tra le cellule di difesa (linfociti e altri) ed i batteri fermentativi
Tutti processi che promuovono produzione delle cosiddette citochine infiammatorie.
Permeabilità intestinale (Leaky Gut Sindrome)
Disbiosi e Sibo sono cause dirette della Leaky Gut Sindrome che significa Sindrome dell’Intestino Sgocciolante, meglio nota come permeabilità intestinale.
Abbiamo detto che la superficie dell’intestino è di circa 400 mq ed è formata di cellule enterociti che sono tenute insieme da giunzioni dette desmosomi (legate ai citoscheletri delle cellule).
Come nel caso dello stomaco, il tessuto intestinale è protetto da muco, che serve a impedire che le sostanze presenti al suo interno possano raggiungere il sangue senza passare tramite i villi intestinali.
Il problema, però, è che lo stato d’infiammazione cronica causata da disbiosi intestinale e da Sibo, riduce in modo consistente lo strato di muco protettivo. Pertanto, i legami tra le cellule del tessuto intestinale, vengono danneggiati: si creano delle micro lesioni che rendono permeabili le pareti dell’intestino. Attraverso queste micro lesioni, sia le sostanze nocive, che i nutrienti non ancora digeriti, riescono a entrare direttamente nel flusso sanguigno.
L’infiammazione che ne deriva, purtroppo, molto spesso, si aggrava e sfocia in altre patologie invalidanti:
- Morbo di Crohn
- Sindrome del colon irritabile
- Colite ulcerosa
- Diverticolite
a quel punto, come un effetto domino (a catena) possono comparire altre malattie, come:
- Allergie
- Psoriasi
- Asma
- Eczema
- Morbo di Alzheimer
- Artrite reumatoide
- Cancro
- Fibromialgia
- Cefalee
Lo stato di infiammazione cronica è causa di:
- aumento della produzione di cortisolo
- incremento dei radicali liberi
E come se non bastasse, abbiamo:
- cattivo assorbimento di proteine e glucidi (detti macronutrienti)
- cattivo assorbimento vitamine e sali minerali (detti micronutrienti)
- diminuzione vitamine gruppo B e gruppo K (prodotte dall’intestino)
L’intestino in condizioni normali
In condizioni normali, le fibre solubili (FOS) presenti in frutta e verdura
dovrebbero poter raggiungere indisturbate il colon e divenire cibo per i batteri eterofermentanti (come i lattobacilli).
Gli zuccheri della frutta (saccarosio e fruttosio) invece vengono assimilati dagli enterociti.
Le fibre solubili consentono alla flora batterica di produrre:
- acido acetico
- acido propionico
- acido butirrico
che sono sostanze fondamentali per le cellule enterociti. Ma non solo, in condizioni normali, il cosiddetto bolo alimentare resta basico e ciò consente la corretta produzione di succo enterico, e pertanto l’attivazione degli enzimi pancreatici:
- Tripsinogeno
- Chimotripsinogeno A e B
- Procarbossipeptidasi A e B
che sono indispensabili per la corretta scomposizione delle proteine, che quindi vengono assimilate correttamente, non vanno a finire nel colon e dunque:
- non si ha proliferazione di batteri patogeni proteolitici
- si evita la putrefazione delle proteine
- minore produzione di ammine biogene
- corretto equilibrio batterico del colon grazie alla produzione di acido lattico da parte dei lattobacilli e dei bifidus, i quali sfruttando la scomposizione delle fibre solubili acidificano l’ambiente (inibendo proprio la crescita della flora proteolitica)
Quando l’alimentazione è composta da una maggioranza di amidi e zuccheri, i processi digestivi cambiano profondamente, infatti, per scomporre le molecole dei carboidrati complessi in zuccheri semplici,
occorre l’amilasi pancreatica e l’enzima Ptialina.
Però, come abbiamo spiegato, l’eccesso di zucchero fa proliferare batteri di tipo fermentativo nell’intestino tenue. L’azione di questi batteri sullo zucchero produce acido lattico che rende il bolo alimentare acido. Quindi abbiamo troppo acido lattico a scapito di acido butirrico, acido acetico e acido propionico.
Questa volta, il bolo alimentare (ormai divenuto chimo) essendo acido e non basico non attiva correttamente il funzionamento dei succhi pancreatici. Ne scaturisce una incompleta scomposizione delle proteine che vengono assorbite male. Inoltre, scarseggia la produzione di muco protettivo dell’intestino (poiché scarseggiano acido butirrico, acido acetico e acido propionico).
L’eccesso di acidità innescata dal consumo di carboidrati causa l’inibizione degli enzimi capaci di inattivare le ammine (Dao, Pao, Mao). Queste ammine vanno ad aggiungersi a quelle già prodotte dalla disbiosi intestinale.
Come se non bastasse, va considerata la formazione di composti procancerogenici: le nitrosammine. Ciò accade ad opera dei batteri nocivi che si legano alle ammine biogene trasformando i nitrati in nitriti.
In questa situazione è totalmente vano assumere i probiotici (o bifidus).
Per ristabilire l’equilibrio della flora batterica e consentire all’intestino di tornare ad operare correttamente, la soluzione è quella di eliminare la causa della disbiosi: carboidrati e amidi.
In che modo?
Rimedi per la disbiosi (senza far uso di farmaci)
Guarire la disbiosi è possibile, semplicemente modificando le abitudini alimentari: tornando a mangiare come madre natura aveva predisposto per l’essere umano già milioni di anni fà.
Oltre a ciò, per combattere la disbiosi intestinale, come sempre, una corretta integrazione è di prezioso aiuto:
- Il Pepe nero: antibatterico e antiinfiammatorio, utile nella prevenzione di infiammazioni gastro intestinali. Molti studi confermano che il pepe nero è capace di inibire la formazione di cellule tumorali nell’intestino
- Lo zenzero: spezia famosa per le sue proprietà antinfiammatorie ed antivirali, può favorire la formazione della flora batterica buona e contrastare la crescita dei batteri patogeni
- La cannella: efficace antimicotico ed antivirale utile a combattere la fermentazione intestinale. Ci sono studi che hanno evidenziato l’efficacia della cannella contro la candida ed escherichia coli
- I chiodi di garofano: proprietà antisettiche, antibatteriche ed antifermentative. La capacità di contrastare la crescita della flora batterica cattiva e combattere i parassiti intestinali è confermata da numerosi studi
- L’origano: spezia capace di agire come un antibiotico senza effetti collaterali. Un vero alleato del tratto gastro intestinale, in quanto favorisce la digestione e al tempo stesso combatte batteri, parassiti e la candida
- La curcuma: antibatterico, antimicotico ed antinfiammatorio naturale, le cui proprietà sono note già da millenni
Per combattere la disbiosi, è importante potenziare l’efficacia del nostro sistema immunitario, in particolare, l’azione dei linfociti T (Placche di Peyer) contro la flora batterica patogena.
Ecco alcuni principi attivi molto utili a tale scopo:
- vitamina A
- vitamina B6
- vitamina B7 (Inositolo)
- vitamina B8 (Biotina)
- vitamina B12
- vitamina C
- vitamina D
- vitamina E
- quercetina
- epigallocatechina gallato (EGCG)
- chiodi di garofano
- ornitina alfa-chetoglutarato (OKG)
- glutammina
- acetil cisteina (NAC)
- zinco
- rame
Tutte le informazioni pubblicate su CerealiNoGrazie.com sono a carattere puramente divulgativo, non vi è alcuna garanzia che i contenuti siano privi di errori. Tali contenuti non sono e non devono essere considerati né prescrizioni, né consulenze mediche. Prima di prendere decisioni riguardo alla propria salute, incluso un cambio del proprio regime alimentare, è necessario consultare il proprio medico.
CerealiNoGrazie.com partecipa al Programma Affiliazione Amazon EU, un programma di affiliazione che consente ai siti di percepire una commissione pubblicitaria pubblicizzando e fornendo link al sito Amazon.it